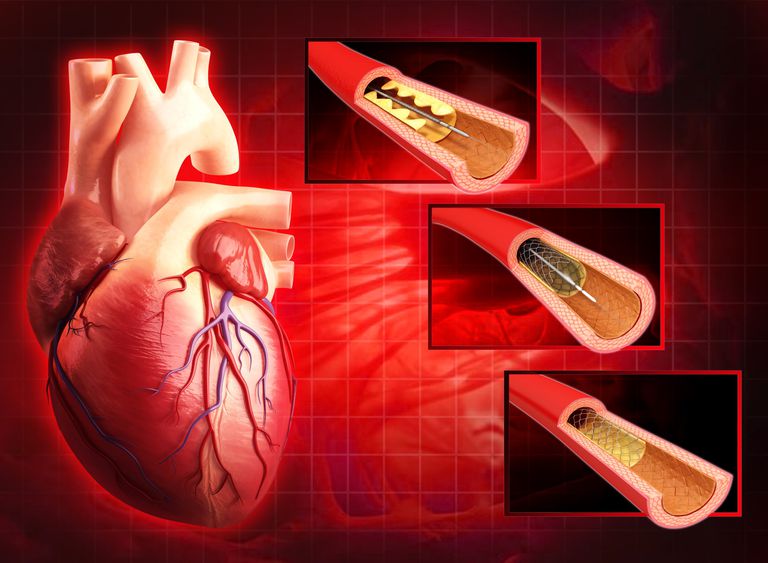
Jeśli u Ciebie lub osoby bliskiej zdiagnozowano chorobę wieńcową (CAD), możesz otrzymać opcję procedury znanej jako przezskórna interwencja wieńcowa (PCI). PCI obejmuje dwie różne techniki:
- Angioplastykę, w której rura jest wkręcana do tętnicy i napompowana, aby poszerzyć naczynie i zwiększyć przepływ krwi
- Wprowadzanie stentu, małej rurki z siatki, która utrzymuje naczynie otwarte i zapobiega zablokowaniu ponowne formowanie.
Podczas gdy procedura jest dość prosta i stosunkowo łatwa do zrozumienia, czy może faktycznie zwiększyć oczekiwaną długość życia lub zwiększyć szanse na przeżycie?
Badania kliniczne dają zaskakujące rezultaty
W odpowiedzi na to często zadawane pytanie, zespół badawczy finansowany przez jednostkę ds. Badań i rozwoju w administracji weteranów porównał wyniki uzyskane przez osoby z optymalną terapią medyczną (OMT) w celu leczenia CAD u osób otrzymujących zarówno OMT, jak i PCI .
Na podstawie badania COURAGE (Wyniki kliniczne z zastosowaniem rewaskularyzacji i agresywnego oceniania leków), badanie z 2007 r. Wykazało, że osoby, którym podawano OMT, nie miały większego ryzyka ataku serca lub śmierci niż te oferowane w ramach OMT i PCI. Co więcej, PCI nie dawało żadnej przewagi nad OMT w łagodzeniu objawów dławicy piersiowej.
Działania następcze w 2015 r. Potwierdziły te wyniki.
Objaśnienie wyników
Wyniki były zaskakujące dla wielu osób w społeczności medycznej, która od dawna uważała, że PCI jest korzystniejsza dla pacjentów z ciężką blokadą tętnic.
Dopiero po zbadaniu zachowań pacjentów – a także ograniczeń samej procedury – naukowcy byli w stanie wyjaśnić odkrycia.
Wśród wniosków:
- Osoby, które przeszły PCI, zwykle powróciły do swoich dotychczasowych nawyków żywieniowych w domu (w tym nadmierne spożycie czerwonego mięsa i niezdrowych tłuszczy).
- Sama PCI może zranić ścianę tętnicy i zwiększyć ryzyko wtórnej niedrożności. W rzeczywistości, 21 procent grupy PCI wymagało kolejnego stentu w ciągu sześciu miesięcy, podczas gdy 60 procent leczonych naczyń wymagało ponownego stentowania.
- Procedura PCI wiązała się również z większym ryzykiem powikłań krwotocznych, ataków serca i udaru mózgu, skutecznie eliminując wiele korzyści z leczenia.
Innym ważnym czynnikiem jest to, że płytki leczone w PCI nie są tymi, które najprawdopodobniej powodują atak serca lub udar. Przeciwnie, obawy są bardziej związane z nieprzepuszczalnymi płytkami, które są bardziej miękkie, mniej stabilne i znacznie bardziej podatne na pękanie.
Podczas angioplastyki i stentowania może zapewnić krótkotrwałą ulgę, główny ciężar choroby pozostaje nienaruszony, jak również ryzyko przyszłych zdarzeń sercowo-naczyniowych.
Przemyślane praktyki medyczne
Niedociągnięcia obejmują również praktyki medyczne. Ocena z badania COURAGE z 2010 r. Wykazała, że mniej niż 45 procent pacjentów z CAD przeszło testy wysiłkowe przed planową PCI. Sugeruje to, że wielu lekarzy nie zaproponowało innych modyfikowalnych czynników, takich jak dieta i ćwiczenia fizyczne, przed zaoferowaniem procedury.
Z tego powodu wiele osób mogło być mniej świadomych potrzeby zmiany zachowania, w tym zaprzestania palenia, po zwolnieniu z opieki.
Co nam to mówi
W wyniku badania COURAGE, American Heart Association i American College of Cardiology opublikowały wytyczne określające właściwe stosowanie PCI u osób z chorobami serca. Podkreślają zmiany stylu życia i odpowiednie stosowanie leków w leczeniu pierwszego rzutu, gdy stan serca jest stabilny.
Wytyczne potwierdzają również potrzebę upewnienia się, że dana osoba jest całkowicie zwolenniczką leczenia przed rozważeniem PCI. W wielu przypadkach poprawa przylegania bezpośrednio odpowiada poprawie lub stabilizacji stanu serca.
W tym celu, jeśli masz chorobę serca, nigdy nie powinieneś postrzegać PCI jako "szybkiej naprawy". Bardziej długotrwałym rozwiązaniem będą zawsze rutynowe ćwiczenia, dobrze zbilansowana dieta o niskiej zawartości tłuszczu oraz optymalne przestrzeganie twoich przewlekłych leków.