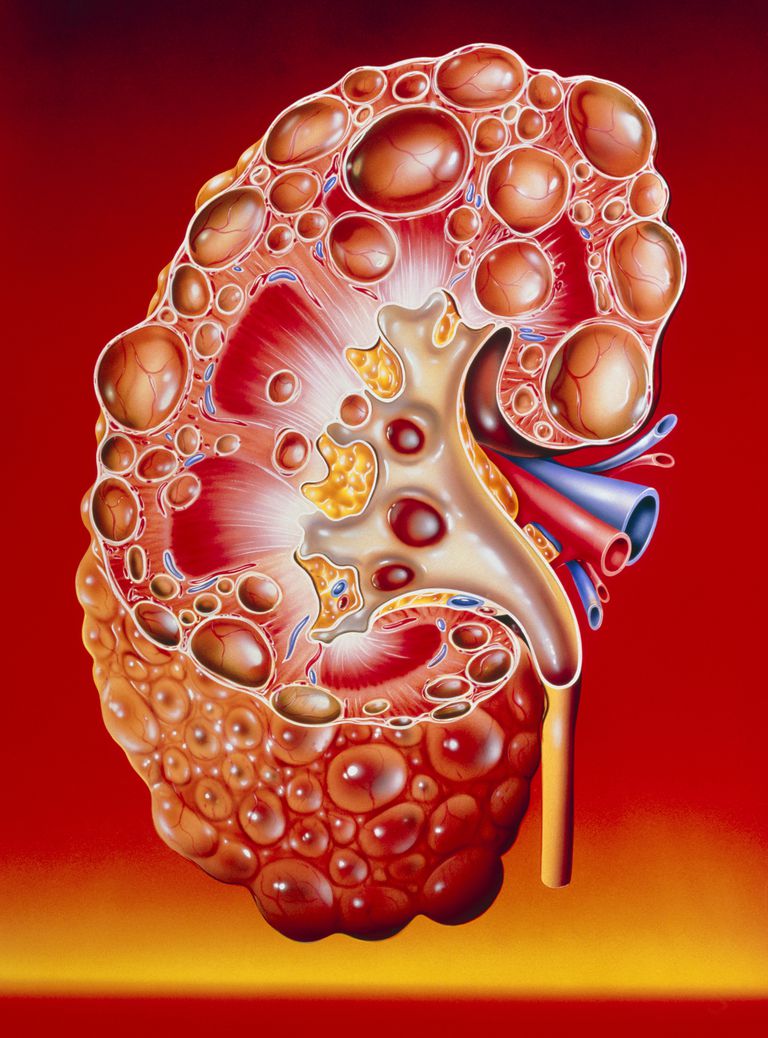
Polycystic Kidney Disease, inaczej PKD, jest specyficzną genetyczną postacią choroby nerek. Jak sugeruje termin, "poli" -cystic odnosi się do obecności wielu cyst (zamknięte, puste worki, czasami wypełnione płynem) w nerce. Torbiele nerek na ogół nie są rzadkie, ale diagnoza torbieli w nerce niekoniecznie jest PKD.
PKD w rzeczywistości jest tylko jednym z wielu powodów, dla których człowiek może rozwinąć torbiele w nerce.
To specyficzne dziedziczenie genetyczne i przebieg PKD sprawiają, że jest to bardzo specyficzna jednostka. Nie jest to łagodna choroba, a duża część pacjentów może zauważyć, że ich nerki ulegają uszkodzeniu, co wymaga dializy lub przeszczepienia nerki.
Inne rodzaje torbieli
Innym rodzajem torbieli nerek (które nie są cystami związanymi z PKD) są:
- Proste łagodne torbiele, które zwykle są łagodnym wynikiem procesu starzenia. Prawie dwanaście procent osób w wieku od 50 do 70 lat i 22,1 procent wszystkich osób w wieku powyżej 70 lat będzie miało co najmniej jedną torbiel w nerce.
- Złośliwy (gdy cysty mogą być reprezentatywne dla raka w nerkach, czasami nazywane złożonymi cystami).
- Nabyte, tak jak u pacjentów z przewlekłą chorobą nerek (CKD).
W związku z tym, po stwierdzeniu torbieli w nerkach, kolejnym krokiem jest rozróżnienie, czy jest to łagodne ustalenie dotyczące wieku, PKD, czy coś innego.
Genetyka
PKD jest stosunkowo częstym zaburzeniem genetycznym, dotykającym prawie 1 na 500 osób i pozostaje główną przyczyną niewydolności nerek.
Choroba jest zwykle dziedziczona przez jednego z rodziców (90 procent przypadków), lub rzadziej rozwija się "de-novo" (zwana spontaniczną mutacją).
Zrozumienie genetyki PKD jest niezbędne do zrozumienia objawów i przebiegu choroby. Tryb dziedziczenia z rodzica na dziecko rozróżnia dwa typy PKD.
Autosomal Dominant PKD(AD-PKD) the jest najczęstszą dziedziczną formą i 90 procent przypadków PKD jest tego typu. Objawy zwykle rozwijają się później w wieku około 30 do 40 lat, choć w dzieciństwie pojawiają się w niewiadomym. Nieprawidłowe geny mogą być tak zwanymi genami PKD1, PKD2 lub PKD3. Który z tych genów ma mutację i jaki rodzaj mutacji może mieć ogromny wpływ na spodziewany wynik PKD. Na przykład gen PKD1, który znajduje się na chromosomie 16, jest najczęstszym miejscem mutacji obserwowanym w 85 procentach przypadków ADPKD. Defekty w genie (podobnie jak w przypadku innych mutacji) prowadzą do zwiększonego wzrostu komórek nabłonkowych w nerkach i powstawania torbieli.
Autosomalny recesywny PKD
(AR-PKD)występuje znacznie rzadziej i może rozpocząć się wcześnie, nawet gdy dziecko rozwija się w czasie ciąży. Jednym z powodów tego typu PKD jest rzadkie, ponieważ dotknięci pacjenci zwykle nie żyją wystarczająco długo, aby rozmnażać i przekazywać mutację swoim dzieciom. Podsumowując, 90 procent przypadków PKD jest dziedziczonych, a dziedziczonych typów 90 procent jest autosomalnie dominujących. Dlatego pacjenci z PKD najczęściej mają autosomalny dominujący PKD (AD-PKD).
Dotkliwość i lokalizacja mutacji
Miejsce mutacji będzie miało wpływ na przebieg choroby.
W przypadku mutacji PKD2 torbiele rozwijają się znacznie później, a niewydolność nerek zwykle występuje dopiero w połowie lat 70-tych. Porównaj to z mutacjami genu PKD1, w których pacjenci mogą rozwinąć niewydolność nerek w połowie lat 50-tych.
Pacjenci z mutacjami PKD2 często nie są nawet świadomi historii rodzinnej PKD. W tym przypadku zawsze jest całkowicie możliwe, że przodek niosący mutację zmarł zanim choroba była na tyle poważna, że spowodowała objawy lub wymagała dializy.
Objawy
W PKD można zaobserwować wiele różnych objawów. Typowe przykłady to:
Ból w boku z powodu powiększenia nerek
- Infekcje dróg moczowych
- Kamienie nerkowe (z powodu powolnego przepływu moczu w cystach)
- Cysty mogą występować również w innych narządach, takich jak wątroba i trzustka
- Pacjenci mają tendencję do wysokiego ciśnienia krwi z uwagi na rolę nerek w regulacji ciśnienia krwi
- Rozpoznanie
Chociaż mutacje w PKD występują zwykle od urodzenia, torbiele nerek mogą nie być widoczne w tym czasie. Te cysty w ciągu pierwszych kilku dziesięcioleci stają się wrażliwymi, wypełnionymi płynem woreczkami, w tym czasie mogą zacząć powodować objawy lub objawy, zanim ktoś osiągnie wiek 30 lat. Jednak rozwój choroby nerek do momentu niepowodzenia może zająć dekady. odtąd.
Większość osób znających rodzinną historię PKD ma niski próg rozpoznania PKD, ponieważ zarówno pacjenci, jak i lekarze zdają sobie sprawę z silnej rodzinnej natury tej choroby. W przypadkach, w których wywiad rodzinny może nie być znany lub pozornie "normalny", diagnoza jest trudniejsza i wymaga oceny przez nefrologa. W tym przypadku dotknięty rodzic mógł umrzeć, zanim choroba kiedykolwiek miała szansę przejść do schyłkowej niewydolności nerek. Wreszcie, jeśli jest to przypadek "spontanicznej mutacji", może nie być żadnego PKD obecnego w żadnym z rodziców.
Wstępną diagnostykę PKD wykonuje się za pomocą badań obrazowych, takich jak USG lub tomografia komputerowa. Jednak tylko dlatego, że ktoś ma wiele cyst w nerkach, niekoniecznie oznacza, że mają PKD. Może to być przypadek jednej zbyt dużej liczby prostych torbieli lub innych możliwości, takich jak rdzeniowa choroba torbielowatość nerek (nie taka sama jak PKD).
Gdy diagnoza jest wątpliwa, testy genetyczne mogą potwierdzić lub obalić diagnozę. Testy genetyczne są jednak drogie i dlatego są najczęściej stosowane, gdy diagnoza jest niejednoznaczna.
Kurs choroby
Jak długo ci z PKD przyjmują w celu wykrycia niewydolności nerek? Jest to prawdopodobnie pytanie numer jeden, które będą mieli ludzie świeżo zdiagnozowani z PKD. W najgorszym przypadku, gdy pacjenci przechodzą do całkowitej niewydolności nerek, wymagającej dializy lub transplantacji, funkcja nerek (GFR) może spaść o około 5 punktów rocznie. W związku z tym ktoś, kto zaczyna od GFR 50 może dostać GFR na pięć w około dziewięć lat, w którym to czasie dializy lub transplantacji mogą być wymagane.
Należy pamiętać, że nie u każdego pacjenta z PKD koniecznie nie dojdzie do zakończenia niewydolności nerek. Trzeba jeszcze podkreślić, że nie wszyscy z PKD będą musieli przejść do punktu, w którym potrzebują dializy. Pacjenci z mutacją genu PKD2 mają oczywiście większą szansę uniknięcia całkowitej niewydolności nerek. Dlatego też, w sumie, mniej niż połowa przypadków PKD zostanie zdiagnozowana podczas życia pacjenta, ponieważ choroba może być klinicznie cicha.

