Studenci medycyny klasycznie kojarzą Klebsiella pneumoniae z zapaleniem płuc dotykającym osoby bezdomne uzależnione od alkoholu. Jednak bakteryjne zapalenie płuc Klebsiella jest najbardziej rozpowszechnione w warunkach szpitalnych i stanowi główną przyczynę zakażenia szpitalnego. ("Nosocomial" to żargon medyczny i odnosi się do choroby pochodzącej ze szpitala.)
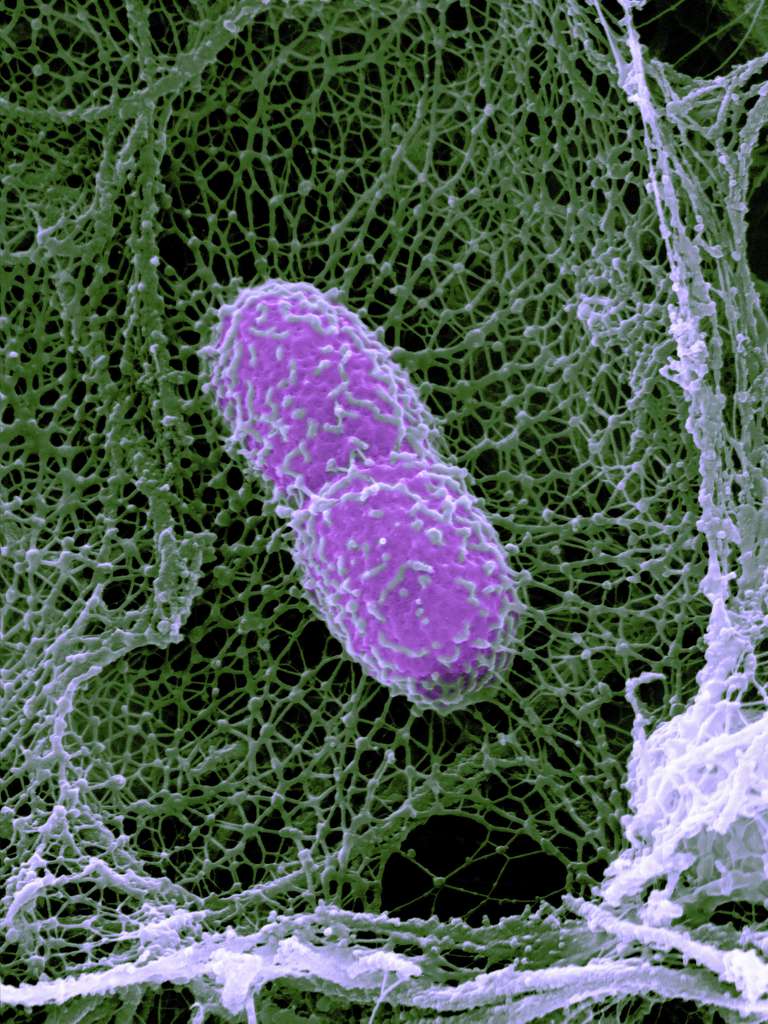
Klebsiella pneumoniae to gram-ujemny pręt zamknięty w grubej kapsułce polisacharydowej.
W podobnym tonie ta gruba kapsułka sprawia, że bakterie są trudne w leczeniu antybiotykami.
W pięciu procentach populacji Klebsiella pneumoniae znajduje się w jelitach (kale) i drogach oddechowych. W przeciwieństwie do E. coli, innej wspólnej bakterii jelita (jelitowego), Klebsiella znajduje się również w środowiskach takich jak kanalizacja, gleba i wody powierzchniowe. Zatruwa organizm za pomocą endotoksyny znajdującej się wewnątrz bakterii, a nie egzotoksyny (wydalanej).
Jak pewnie się domyślasz, Klebsiella pneumoniae może wywołać bakteryjne zapalenie płuc. Zapalenie płuc jest infekcją płuc, która powoduje gorączkę, dreszcze, duszność, zmęczenie i więcej. Zazwyczaj Klebsiella zapalenie płuc jest rzadkie, z wyjątkiem członków społeczności uzależnionych od alkoholu.
Klebsiella pneumonia zazwyczaj uderza w prawy górny płat płucny i powoduje kawitację i ropogeniczne (aka ropa-produkcja) śmierć tkanki (aka nekroza); ta wyraźna patofizjologia jest widoczna na zdjęciu klatki piersiowej.
W warunkach szpitalnych Klebsiella pneumoniae może wznieść się z jelit i spowodować infekcję dróg moczowych lub zakażenie cewnikiem moczowym. Ponadto, szczególnie wśród dzieci hospitalizowanych na OIOM-ie (PICU), Klebsiella pneumoniae może powodować zagrażające życiu zakażenie krwi (znane również jako posocznica) i wstrząs septyczny.
Godne uwagi są podgatunki Klebsiella pneumoniae powodujące wyjątkowo ciężkie choroby: Klebsiella ozaenae i Klebsiella rhinoscleromatis. Zakażenie Klebsiella ozaenae może powodować cuchnące zanikanie (atrofię) błony śluzowej nosa. Nieco podobnie, Klebsiella rhinoscleromatis powoduje rhinoscleroma, destrukcyjne guzowate zapalenie nosa i gardła.
Rozpoznanie Klebsiella pneumoniae opiera się na historii medycznej, badaniu fizykalnym, badaniach diagnostycznych (prześwietlenie myślowe) i badaniach laboratoryjnych. Kiedy to możliwe, lekarze wolą traktować Klebsiella pneumoniae chinolonami lub cefalosporynami trzeciej lub czwartej generacji. Jednak niektóre szczepy Klebsiella pneumoniae są oporne na konwencjonalne antybiotyki, a profile oporności bakterii muszą być sprawdzane podczas testowania i leczenia choroby.
Począwszy od lat siedemdziesiątych, szczepy Klebsiella pneumoniae odporne na aminoglikozydy zaczęły się utrzymywać. Szczepom tym wkrótce towarzyszyły Klebsiella o wydłużonym spektrum działania beta-laktamazy, które były oporne na penicyliny i cefalosporyny.
Niedawno w szpitalach pojawiły się szczepy Klebsiella oporne na karbapenemy. Karbapenemy to silne antybiotyki stosowane w leczeniu ostatniej linii.
Fakt, że Klebsiella opracował mikroelement, aby stawić opór tym narkotykom, niepokoi członków społeczności medycznej.
Ponieważ Klebsiella pneumoniae najczęściej wywołuje zakażenie u pacjentów hospitalizowanych – szczególnie tych, którzy przebywali w szpitalu od dłuższego czasu i mają osłabiony układ odpornościowy (zdaniem ICU) – konieczne jest, aby personel szpitala udzielał wszelkich starań, aby zminimalizować rozprzestrzenianie się bakterii.
Oprócz utrzymywania narzędzi medycznych w czystości i minimalizacji czasu umieszczenia w nich cewników, mycie rąk jest podstawową obroną przed infekcją. Nawet jako ukochana osoba odwiedzająca przyjaciela lub członka rodziny w szpitalu, to świetny pomysł, aby umyć ręce i wyłączyć sprzęt medyczny.
Na koniec, od ponad 40 lat naukowcy szukają szczepionki, aby zapobiec zakażeniu Klebsiella pneumoniae. Obecnie istnieje kilka niezależnych grup pracujących nad taką szczepionką.

