Wydaje się, że trudno w to uwierzyć, ale czy podwójna łączność może wskazywać na ryzyko wystąpienia obturacyjnego bezdechu sennego? Zespół Ehlersa-Danlosa (EDS) jest schorzeniem, które atakuje chrząstkę w całym ciele, w tym wzdłuż dróg oddechowych, co może predysponować chore osoby do zaburzeń snu, rozdrobnienia snu i senności w ciągu dnia.
Dowiedz się o objawach, podtypach, częstości występowania i związku między Ehlers-Danlos a bezdechem sennym oraz o tym, czy leczenie może pomóc.
Co to jest zespół Ehlersa-Danlosa (EDS)?
Zespół Ehlersa-Danlosa (EDS) lub zaburzenie Ehlersa-Danlosa to grupa zaburzeń, które wpływają na tkanki łączne, które wspierają skórę, kości, naczynia krwionośne i wiele innych tkanek i narządów. EDS jest chorobą genetyczną, która wpływa na rozwój kolagenu i powiązanych białek, które służą jako budulec dla tkanek. Jego objawy mają zasięg potencjalnej ciężkości, powodując lekkie luźne stawy w zagrażających życiu komplikacjach.
Mutacje w kilkunastu genach zostały powiązane z rozwojem EDS. Anomalie genetyczne wpływają na instrukcje wytwarzania kawałków różnych rodzajów kolagenu, substancji, która nadaje strukturę i siłę tkankom łącznym w całym ciele. Kolagen i związane z nim białka mogą nie być prawidłowo złożone.
Wady te prowadzą do osłabienia tkanek w skórze, kościach i innych narządach.
Istnieją dziedziczności dziedziczenia autosomalnego dominującego (AD) i autosomalnego recesywnego (AR), w zależności od podtypu EDS. W dziedziczeniu AD wystarczy jedna kopia zmienionego genu, aby spowodować zaburzenie. W dziedziczeniu AR obydwie kopie genu muszą zostać zmienione, aby wystąpił warunek, a rodzice często mogą mieć gen, ale bezobjawowo.
Łącząc różne formy, szacuje się, że EDS dotyka około jednego na 5000 osób.
Objawy zespołu Ehlersa-Danlosa
Objawy związane z zespołem Ehlersa-Danlosa różnią się w zależności od przyczyny i podtypu. Niektóre z najczęstszych objawów to:
- Stawowa hipermobilność: może występować niezwykle szeroki zakres ruchów stawów (czasem określany jako "podwójny staw"). Te luźne stawy mogą być niestabilne i skłonne do dyslokacji (lub podwichnięcia) i powodować przewlekły ból.
- Zmiany skórne: Skóra może być miękka i aksamitna. Jest bardzo rozciągliwy, elastyczny i kruchy. Może to przyczynić się do łatwego powstawania siniaków i nienormalnych blizn.
- Słabe napięcie mięśniowe: niemowlęta mogą mieć słabe mięśnie z opóźnieniem w rozwoju motorycznym (wpływające na siedzenie, stanie i chodzenie).
- Skolioza w chwili urodzenia
- Przewlekły ból (często na mięśnie szkieletowe i wpływające na stawy)
- Wczesne zapalenie kości i stawów
- Słabe gojenie się ran
- Wypadanie płatka zastawki mitralnej
- Choroby dziąseł
- Nadmierna senność w ciągu dnia
- Zmęczenie
- Pogorszenie jakości życia
Może być pomocne przeglądanie sześciu podtypów EDS w celu lepszego zrozumienia związanych z nimi objawów i potencjalnych zagrożeń.
Zrozumienie 6 podtypów zespołu Ehlersa-Danlosa
W 1997 r. Dokonano przeglądu klasyfikacji różnych podtypów zespołu Ehlersa-Danlosa.
Zidentyfikowano sześć głównych typów wyróżniających się znakami, symptomami, leżącymi u podłoża przyczynami genetycznymi i wzorami dziedziczenia. Te podtypy obejmują:
Klasyczny typ: Charakteryzuje się ranami, które rozszczepiają się z niewielkim krwawieniem, pozostawiając blizny, które z czasem rozszerzają się, tworząc blizny "bibułki papierosowej". Ten typ niesie mniejsze ryzyko rozerwania naczyń krwionośnych. Ma dziedziczenie autosomalne dominujące, dotykające jednego na 20 000 do 40 000 ludzi.
Typ nadmiernej ruchliwości: Najczęściej występujący podtyp EDS, objawia się głównie objawami stawów. Jest autosomalny dominujący i może dotknąć jednego na 10 000 do 15 000 ludzi.
Typ naczyniowy: Jedna z najpoważniejszych postaci, może powodować zagrażające życiu, nieprzewidywalne łzawienie (lub pęknięcie) naczyń krwionośnych. Może to spowodować krwawienie wewnętrzne, udar i wstrząs. Istnieje również zwiększone ryzyko pęknięcia narządów (wpływające na jelita i macicę podczas ciąży). Jest autosomalny dominujący, ale dotyka tylko jednego na 250 000 ludzi.
Typ kifoskoliozy: Często charakteryzuje się ciężką, postępującą krzywizną kręgosłupa, która może zakłócać oddychanie. Niesie zmniejszone ryzyko rozerwania naczyń krwionośnych. Jest autosomalny recesywny i rzadki, a tylko 60 przypadków odnotowano na całym świecie.
Typ artrochalazji: Ten podtyp EDS można odkryć przy urodzeniu, a nadmierna ruchliwość bioder powoduje dyslokacje obu stron odnotowane przy porodzie. Jest autosomalny dominujący, a około 30 przypadków odnotowano na całym świecie.
Typ Dermatosparaxis: Niezwykle rzadka postać, która objawia się ze skórą, która zwęża się i zmarszczki, powodując dodatkowe zbędne fałdy, które mogą stać się bardziej widoczne w miarę starzenia się dzieci. Jest autosomalny recesywny, a tylko kilkanaście przypadków odnotowano na całym świecie.
Skargi na sen w EDS i link do OSA
Jaki jest związek między zespołem Ehlersa-Danlosa a obturacyjnym bezdechem sennym? Jak zauważono, nieprawidłowy rozwój chrząstki wpływa na tkanki w całym ciele, w tym na te, które wyścielają drogi oddechowe. Problemy te mogą wpływać na wzrost i rozwój nosa i szczęki, a także na stabilność górnych dróg oddechowych. Przy nieprawidłowym wzroście drogi oddechowe mogą być zwężone, osłabione i skłonne do zapadnięcia.
Nawracające częściowe lub całkowite załamanie górnych dróg oddechowych podczas snu powoduje bezdech senny. Może to prowadzić do obniżenia poziomu tlenu we krwi, fragmentacji snu, częstych przebudzeń i obniżonej jakości snu. W rezultacie może wystąpić nadmierna senność i zmęczenie w ciągu dnia. Mogą występować zwiększone dolegliwości poznawcze, nastrój i ból. Mogą również występować inne objawy bezdechu sennego, takie jak chrapanie, sapanie lub dławienie, obserwowany bezdech, pobudzanie do oddawania moczu (nokturia) i mielenie zębów (bruksizm).
Wcześniejsze małe badanie z udziałem pacjentów z EDS z 2001 roku potwierdza zwiększone problemy ze snem. Ocenia się, że spośród osób z EDS 56 procent miało trudności z utrzymaniem snu. Ponadto 67 procent skarżyło się na okresowe ruchy snu związane z kończynami. Ból, szczególnie ból pleców, był coraz częściej zgłaszany przez pacjentów z EDS.
Jak powszechny jest bezdech senny w zespole Ehlersa-Danlosa?
Badania sugerują, że bezdech senny występuje stosunkowo często u osób z EDS. Badanie 100 z 2017 roku sugeruje, że 32 procent osób z zespołem Ehlersa-Danlosa ma obturacyjny bezdech senny (w porównaniu do zaledwie 6 procent kontroli). Osoby te zostały zidentyfikowane jako posiadające hypermobile (46 procent), klasyczne (35 procent) lub inne (19 procent) podtypy. Zauważono, że mają podwyższoną poziom senności w ciągu dnia, mierzoną jako wynik senności Epwortha. Stopień bezdechu sennego korelował z poziomem senności w ciągu dnia oraz niższą jakością życia.
Leczenie bezdechu sennego i reakcja na terapię w EDS
Po zidentyfikowaniu bezdechu sennego doświadczenie kliniczne wspiera pozytywną odpowiedź na leczenie u pacjentów z zespołem Ehlersa-Danlosa. Wraz z wiekiem zaburzenia oddychania podczas snu mogą ewoluować z ograniczonego przepływu powietrza i oporu nosa po bardziej widocznych zdarzeniach bezdechu i bezdechu, które charakteryzują bezdech senny. To nienormalne oddychanie może nie zostać rozpoznane. Senność w ciągu dnia, zmęczenie, zły sen i inne objawy mogą zostać przeoczone.
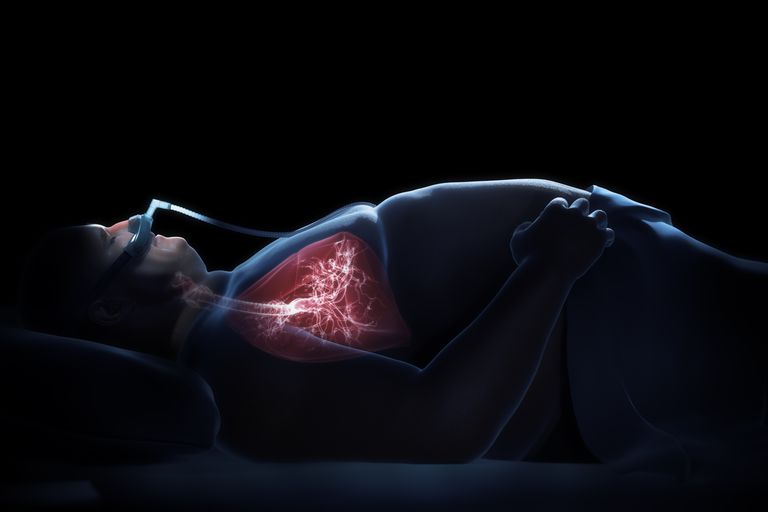
Na szczęście stosowanie ciągłego dodatniego ciśnienia w drogach oddechowych (CPAP) może zapewnić natychmiastową ulgę, jeśli bezdech senny zostanie prawidłowo zdiagnozowany. Konieczne są dalsze badania, aby ocenić kliniczne korzyści leczenia bezdechami sennymi w tej populacji.
Jeśli uważasz, że możesz mieć objawy zgodne z zespołem Ehlersa-Danlosa i obturacyjnym bezdechem sennym, zacznij od rozmowy z lekarzem na temat oceny, testów i leczenia.